大動脈弁狭窄症(AS)の
治療タイミング
早期に発見し、適切なタイミングで
治療することが大切です
大動脈弁狭窄症(AS)の
治療タイミング
早期に発見し、適切なタイミングで
治療することが大切です
早期治療介入の有用性(CURRENT AS registry)1
患者さんの生命予後やQOLを改善し、充実した日常生活を実現するためには、治療のタイミングを遅らせないことが大切です。ASは症状が出現すると急速に予後が悪化2するため、適切なタイミングでの治療が重要です。
目的
重症AS患者を対象に、早期治療介入と保存的治療の長期予後を比較すること。
対象・方法
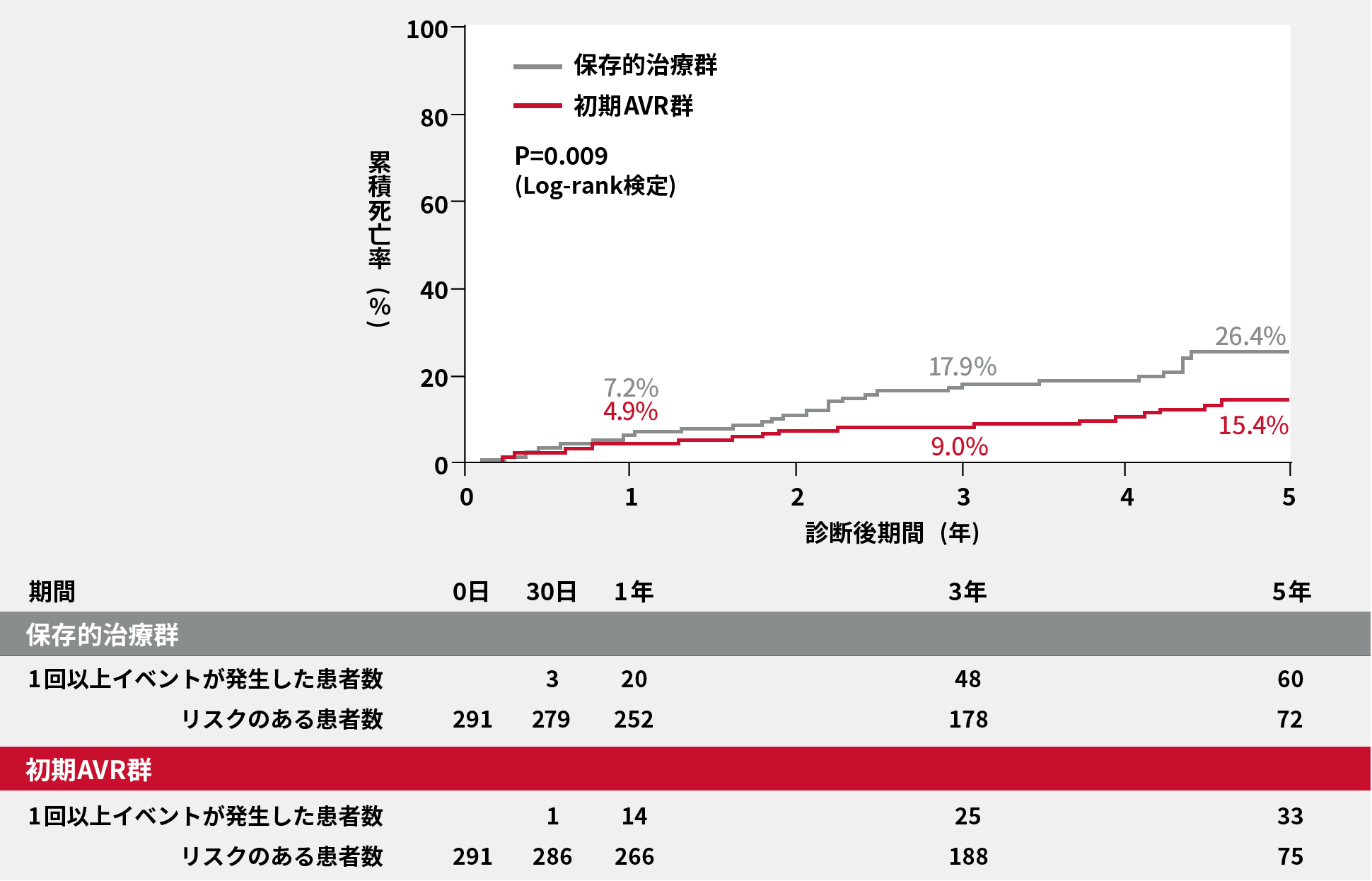
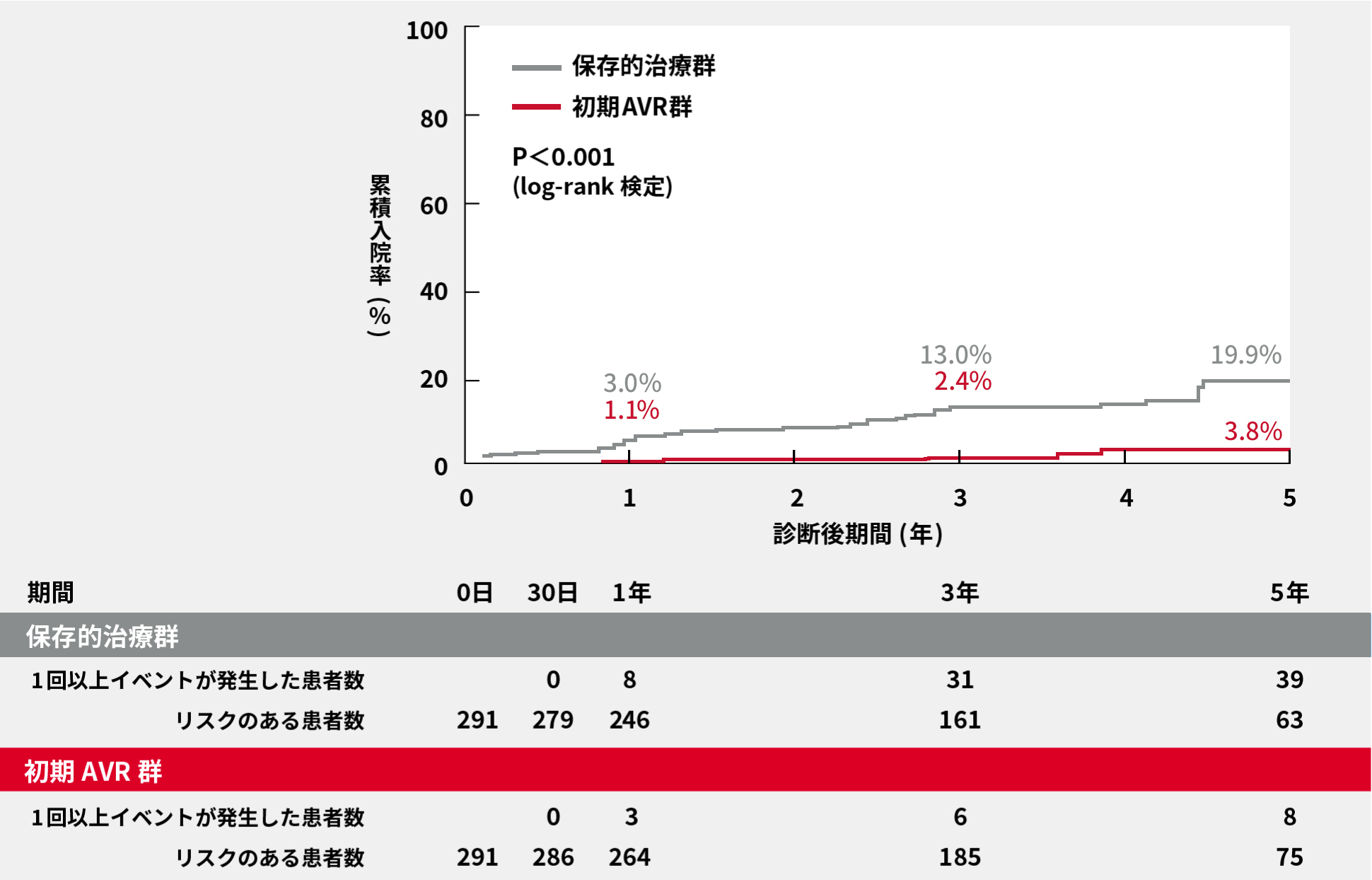
本邦の後向き多施設レジストリであるCURRENT AS(Contemporary outcomes after sURgery and medical tREatmeNT in patients with severe Aortic Stenosis)registryのデータを用いて、症状が出現してから大動脈弁置換術(AVR)を施行した群291例と無症状のうちにAVRを施行した群291例で、全死亡および心不全入院を比較検討しました。
結果
症状が出現してからAVRを施行した群の方が、無症状のうちにAVRを施行した群に比べて、全死亡率、心不全入院率ともに有意に高いという結果でした(それぞれP=0.009、P<0.001、Log-rank検定)。
結論
心不全において、併存疾患としてのASへ早期に治療介入を行うことは重要といえます。
全死亡
心不全による入院
TAVI治療の施行を拒否した患者の予後 (OCEAN-TAVI registry)3
主に「年だから」「症状がないから」という理由による患者さんやご家族の治療拒否が増えています。決断を先延ばしすることのデメリットや、治療を受けることで期待できるメリットについて、患者さんに説明することも重要です。
目的
TAVI治療の施行を1回以上拒否した患者の予後を検討すること。
対象・方法
本邦の前向き多施設レジストリであるOCEAN(Optimized Catheter Valvular Intervention)-TAVI registryのデータを用いて、重症AS患者1,542例(2013年10月から2016年7月までにTAVIを施行)を、TAVI治療を1度でも拒否したことのある患者(拒否群)28例、TAVI非拒否群1,514例に分け、死亡率等について比較検討しました。
結果
拒否群では、非拒否群に比べて30日死亡率および1年死亡率が有意に高い結果でした(それぞれP=0.008、P=0.010、Log-rank検定)。
結論
治療適応があるにもかかわらずTAVI治療の施行を少なくとも1回以上拒否した患者では、中期的な予後が悪化する可能性があるため、適切なタイミングで治療を開始する必要があります。
全死亡率
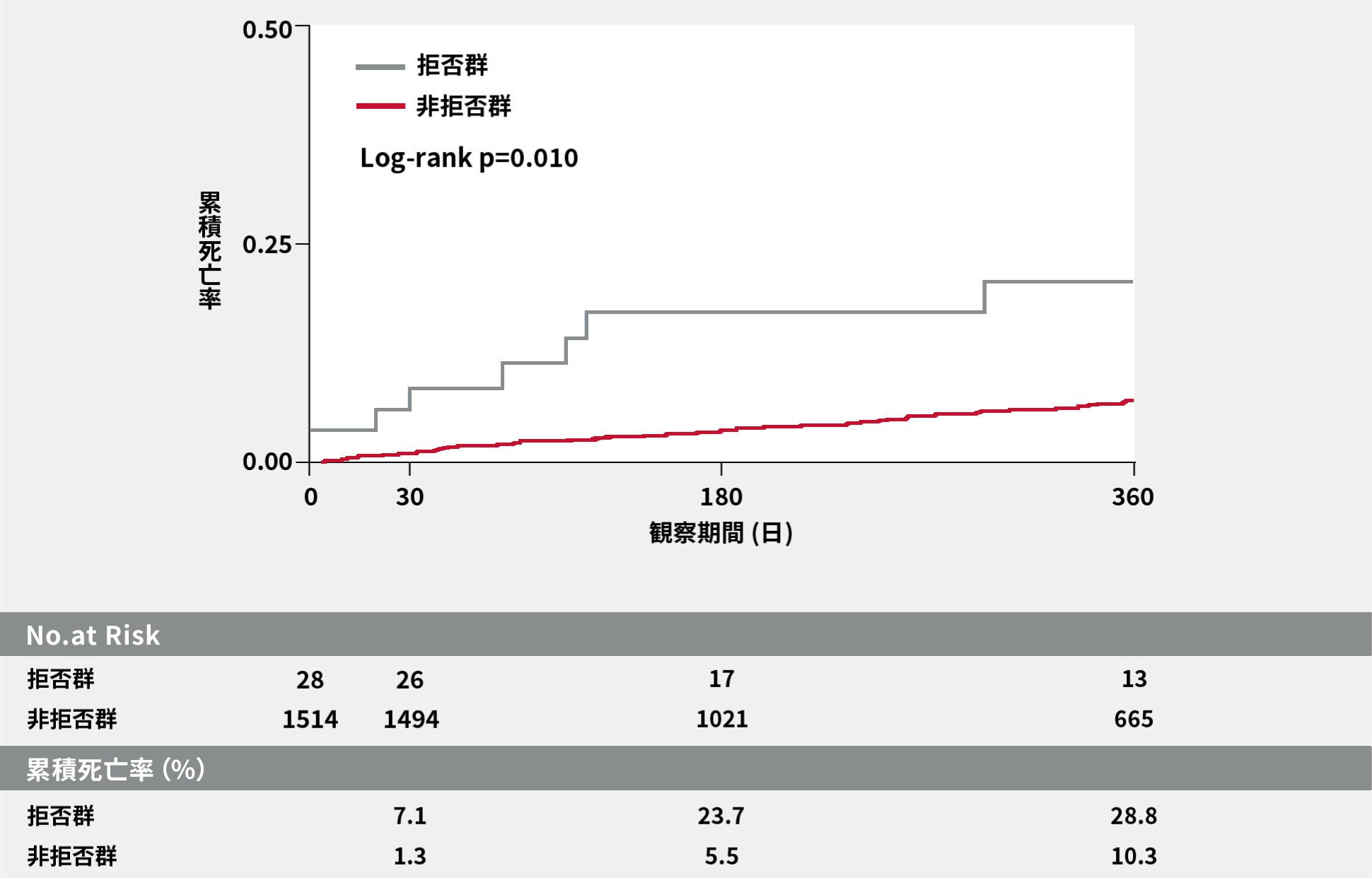
拒否群:インフォームドコンセント時に一度でもTAVI治療を拒否したことがある患者群
非拒否群:TAVI治療を拒否しなかった患者群
ベースラインの年齢平均値は、拒否群87.3歳、非拒否群84.3歳、Logistic EuroSCORE 平均値は各18.9%、12.3%、STS score平均値は、各8.8%、6.3%であった。
Shimura T, et al. J Am Heart Assoc.2018;7:e009195.
OCEAN-TAVI registryはエドワーズライフサイエンス合同会社から資金提供を受けている
TAVIによるQOL改善効果(STS/ACC TVT registry)4
患者さんのより良い日常生活を実現するためには、治療による生命予後への影響だけではなく、症状の緩和やQOLの改善を見据えて治療を検討することが重要です。
目的
TAVI施行30日後およびTAVI施行1年後のKCCQスコア評価のベースラインからの変化を解析すること。
対象・方法
2011年11月から2016年3月まで米国主要学会(the Society of Thoracic Surgeons/American College of Cardiology)におけるTVTレジストリに登録された412施設、45,564例のデータから、TAVI施行後30日および1年時点で生存しており、 かつKCCQのデータが保存されていた症例(30日:31,636例、1年:7,014例)を対象とし、ベースライン時、TAVI施行30日後およびTAVI施行1年後に、KCCQスコアにて心不全患者の健康状態および健康に関連したQOLを評価し、ベースラインからの変化を解析しました。
結果
TAVI施行後のKCCQ合計スコアは、ベースラインに対して30日後で27.6点、1年後で31.9点の改善がみられました。
結論
TAVI施行後、臨床的に大きな意義のあるQOL改善効果が示され、また、このQOL改善効果は、TAVI施行1年後においても維持されました。
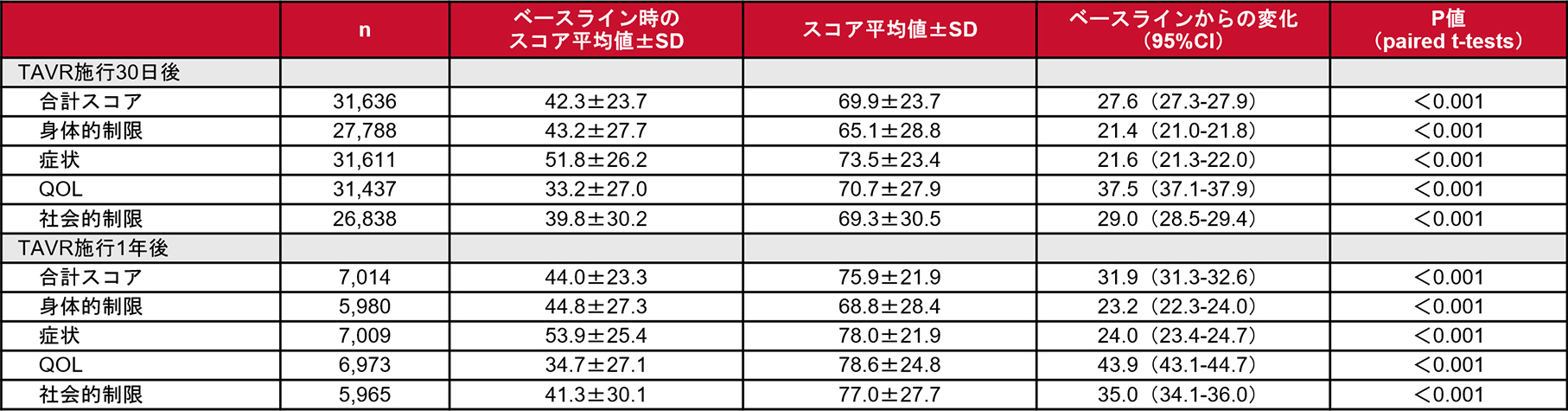
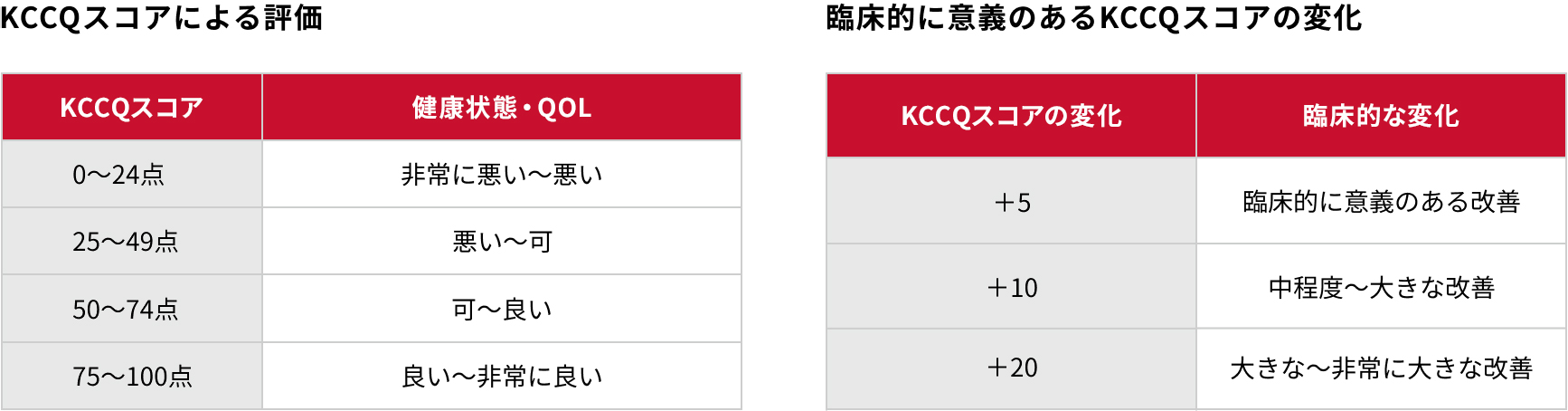
KCCQスコア
KCCQスコアとは、心不全患者の健康状態および健康に関連したQOLを評価するための指標で5、合計スコア(0〜100点)が高いほど健康状態が良好であることを示します6。 5点以上の変化は臨床的に意義のある変化とされ6、死亡リスクや心不全による入院のリスクと関連があることが示されています7 。
AS患者における非心臓手術のリスク評価と治療介入の検討
重症ASに介入治療をしないまま、中~高リスクの非心臓手術を行うと、周術期の死亡リスクが高いことが知られています。そのリスクを回避するためには、術前のリスク評価とASに対する適切なタイミングでの治療介入の検討が重要です。
「弁膜症治療のガイドライン」における 重症AS患者に対する非心臓手術の管理はどのようになっているのか?
重症AS患者は、非心臓手術の際の心血管イベントのリスクが非AS患者に比べ高いと考えられています。本邦の『2020年改訂版 日本循環器学会 弁膜症治療のガイドライン』において、術前のAS管理について以下のように記載されています。

*TEE:経食道心エコー図検査
手術および手技による非心臓手術のリスク分類*

CAS:頸動脈ステント, CEA:頸動脈内膜摘除術
*ここでの手術リスクは、特定の手術介入に対する一般的な「心血管死および心筋梗塞の30日リスク」を示すものであり、患者の併存疾患での調整は行っていない
(Kristensen SD, et al. 2014より [Ann Surg 2012;255:696-702より作表])
Reprinted and translated by permission of Oxford University Press on behalf of the European Society of Cardiology. OUP and the ESC are not responsible or in
any way liable for the accuracy of the translation. The Japanese Circulation Society is solely responsible for the translation in this publication/reprint.
重症AS患者の待機的非心臓手術の管理は、症状の有無と手術の種類によって決まる
重症ASと非心臓手術の管理
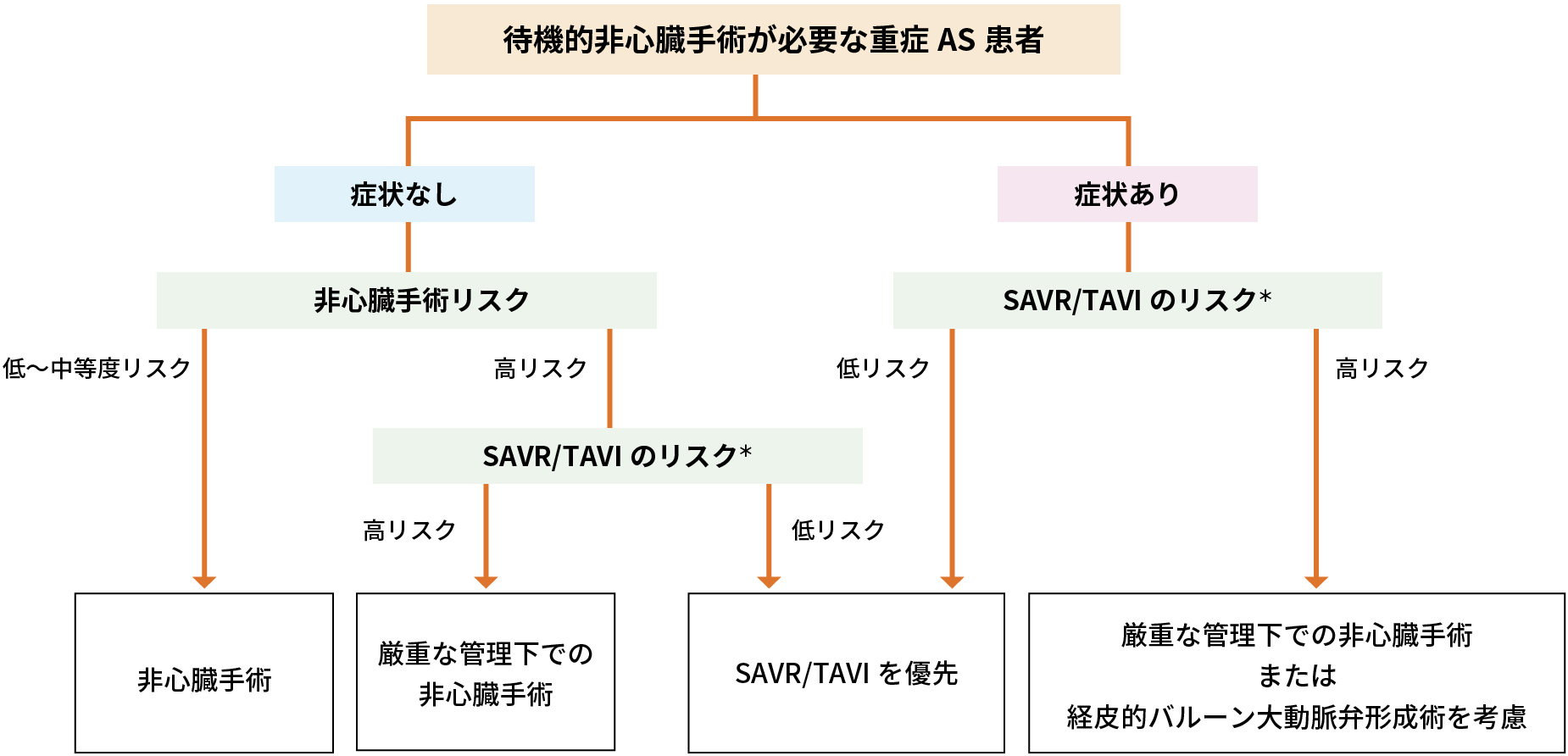
*解剖学的/患者背景をふまえた、その手技のリスク(SAVRかTAVIかの選択については第5章 ASを参照)
日本循環器学会/ 日本胸部外科学会/ 日本血管外科学会/ 日本心臓血管外科学会合同ガイドライン. 2020 年改訂版弁膜症治療のガイドライン.
https://www.j-circ.or.jp/cms/wp-content/uploads/2020/04/JCS2020_Izumi_Eishi.pdf(2023年9月閲覧)
心血管リスクが中等度以上の患者における非心臓手術前の
AVRによる予後改善効果(CURRENT AS registry)8
重症AS患者が非心臓手術を受けるとき、事前にAVRを受けている方が、予後が改善されることが示されています。
目的
非心臓手術のリスク別にAS患者の予後を検討すること。
対象・方法
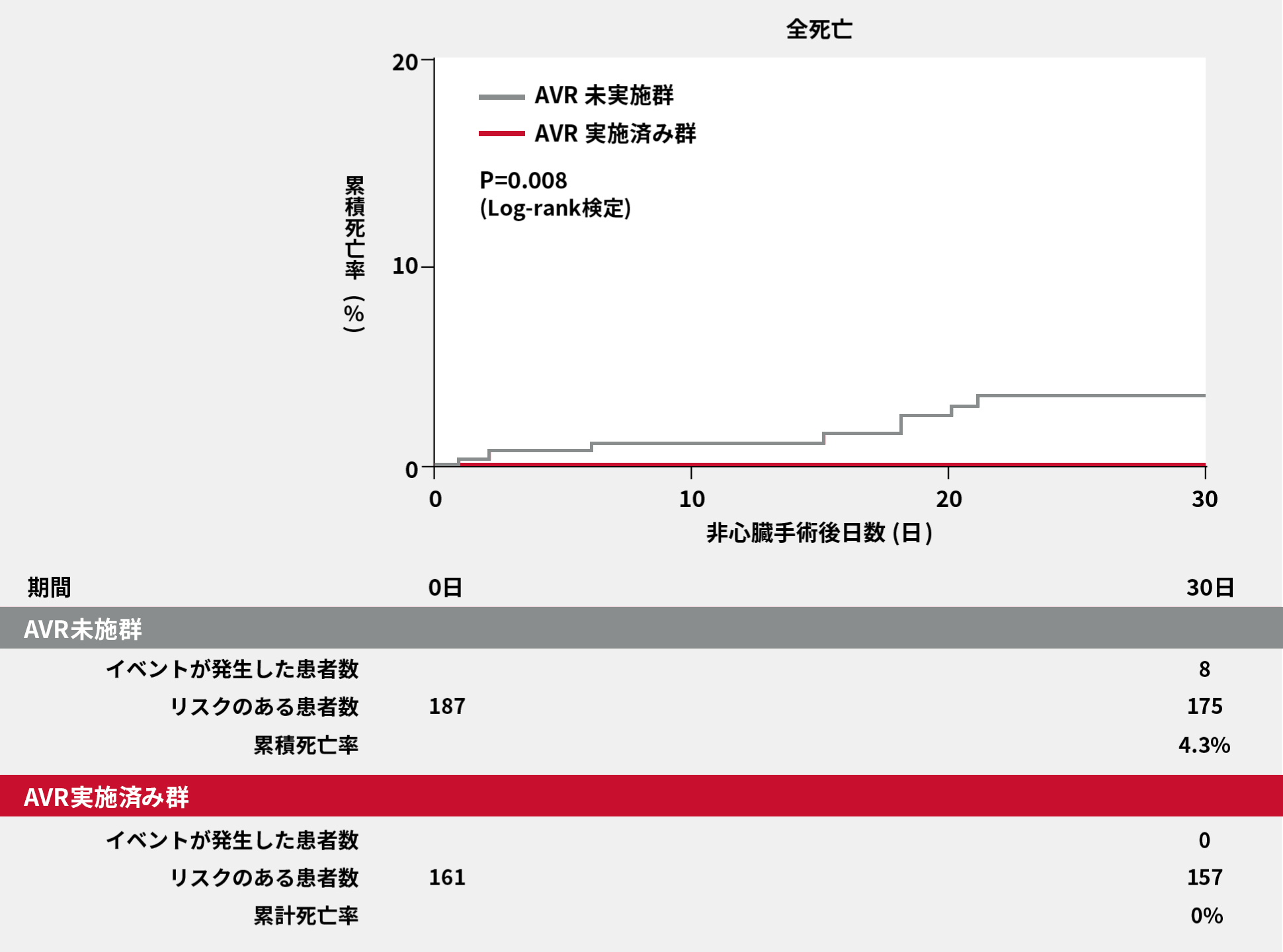
CURRENT AS registryの データを用いて、重症AS患者3,815 例(2003年~2011年に27施設から登録)のうち、フォローアップ期間中に予定非心臓手術を受けた348例を対象とし、 AVRを受けずに非心臓手術を施行された患者187例(AVR未実施群)と、経過中もしくは非心臓手術に備え直前に外科的大動脈弁置換術(SAVR)またはTAVIを実施された後に非心臓手術を施行された161例(AVR実施済み群)に分け、 非心臓手術後30日時点の全死亡率について比較検討しました。非心臓手術の心血管リスク(低、中、高リスク)別に術後死亡率の比較検討も行いました。
結果
非心臓手術後30日時点での死亡率はAVR 未実施群で有意に高く、AVR実施済み群では、非心臓手術30日死亡率は0%でした(P=0.008、Log-rank検定)。
非心臓手術後の全死亡率
Taniguchi T, et al. Circ J. 2020;84:1173-82.
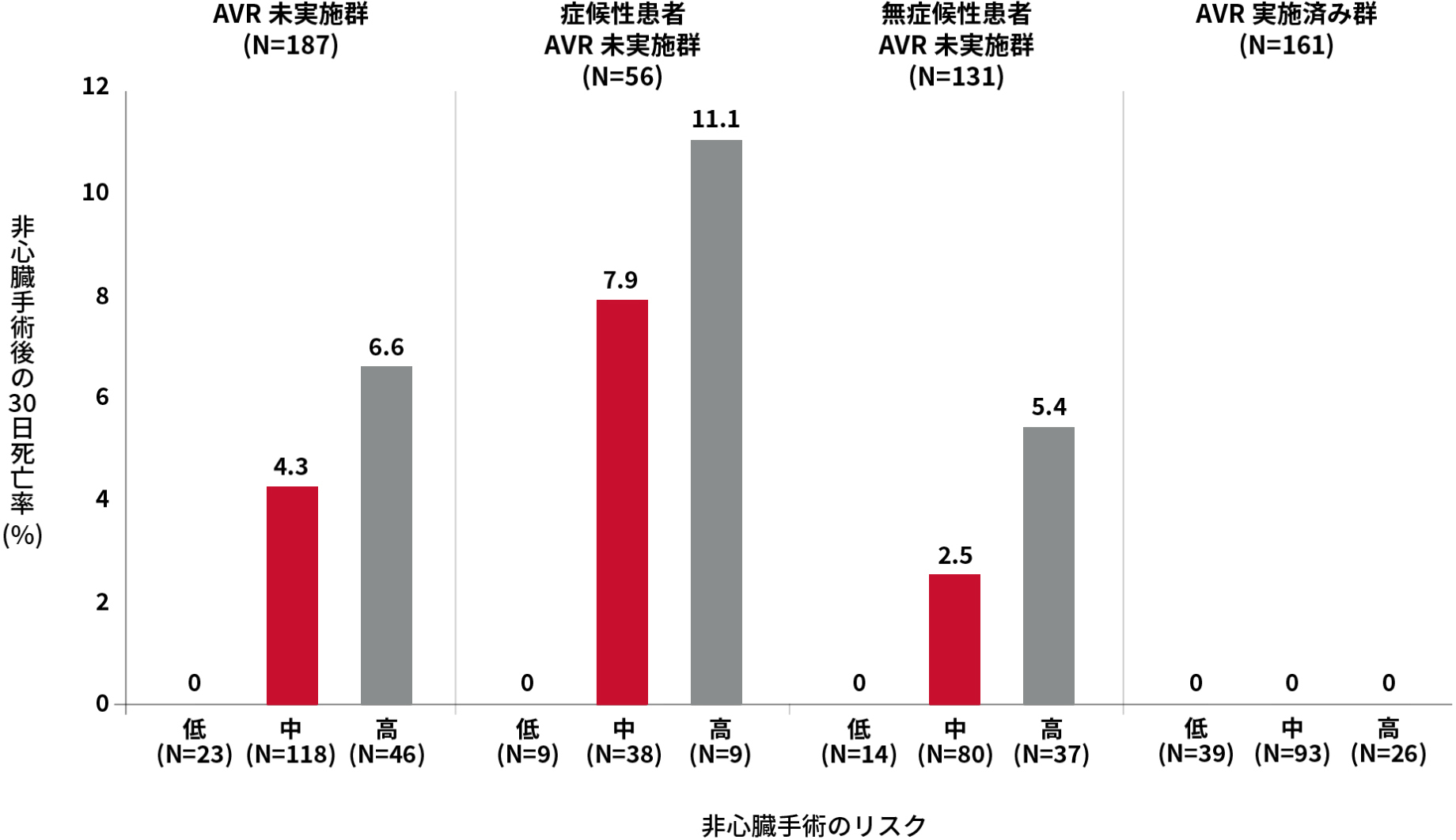
非心臓手術の心血管リスク別に、低リスク、中リスク、高リスクに分けると、AVR未実施群では、非心臓手術のリスクが高くなるにつれ、30日死亡率が段階的に上昇しましたが、統計学的有意差はありませんでした。 一方、低リスクの非心臓手術では、有症状・無症状にかかわらず、ASのまま非心臓手術を実施されても周術期に死亡した患者はいませんでした。
非心臓手術リスク別の非心臓手術後の30日死亡率
Taniguchi T, et al. Circ J. 2020;84:1173-82.

References:
1. Taniguchi T, et al. J Am Coll Cardiol. 2015;66:2827-38.
2. Ross J Jr, Braunwald E. Aortic stenosis. Circulation 1968; 38: 61-7.
3. Shimura T, et al. J Am Heart Assoc. 2018;7:e009195.
4. Arnold SV et al. JAMA Cardiol. 2017; 2(4): 409-416.
5. Green CP et al. J Am Coll Cardiol. 2000; 35(5): 1245-1255.
6. Lane T et al. Circulation. 2019; 140(1): 16-26.
7. Greene SJ et al. JAMA Cardiol. 2021; 6(5): 522-531.
8. Taniguchi T, et al. Circ J. 2020;84:1173-82.